Y.-L. Lee (1,3), M.-C.Pai (2), J.-H. Chen (3) and Y.L.Guo (1,3)
1 Dipartimento di Salute Ambientale e Occupazionale, National Cheng Kung University Medicine College, Tainan, Taiwan.
2 Dipartimento di Neurologia, National Cheng Kung University Medicine College, Tainan, Taiwan.
3 Dipartimento di Medicina Interna, National Cheng Kung University Medicine College, Tainan, Taiwan. Corrispondenza a: Yueliang Leon Guo, Dipartimento di Salute Ambientale e Occupazionale, National Medical College dell'Università Cheng Kung, 138 Sheng-Li Road, Tainan, Taiwan. Tel: +886 62365228; fax: +886 62743748; e-mail: leonguo@mail.ncku.edu.tw
Medicina del lavoro, Vol.53 n. 7,
© Society of Occupational Medicine; tutti i diritti riservati
Anomalie neurologiche centrali e sensibilità chimica multipla causate dall'esposizione cronica al toluene
Astratto
La sensibilità chimica multipla (MCS) è una sindrome in cui si manifestano sintomi multipli con esposizione chimica a basso livello; se si tratta di una malattia organica iniziata da esposizione ambientale o un disturbo psicologico è ancora controverso. Segnaliamo un lavoratore maschio di 38 anni con esposizione cronica al toluene che ha sviluppato sintomi come palpitazione, insonnia, vertigini con mal di testa, disturbi della memoria, euforia mentre lavorava e depressione durante il fine settimana. Dopo la cessazione dell'esposizione, i test neurocomportamentali di follow-up, incluso lo strumento di screening delle capacità cognitive e l'esame di stato mini-mentale, migliorarono gradualmente e alla fine divennero normali. Sebbene non sia stata osservata alcuna ulteriore esposizione al toluene, i sintomi non specifici sono ricomparsi ogni volta che il soggetto ha avvertito odore di gas di scarico di autoveicoli o vernice, o visitato una stazione di servizio, seguito da ansia con disturbi del sonno. Durante il ricovero in ospedale per un test di provocazione del toluene, non vi era alcuna differenza tra i test pre-challenge e post-challenge PaCO2, PaO 2, SaO2 o polmonari, eccetto qualche aumento della frequenza del polso. Le manifestazioni cliniche suggerivano che la MCS era più rilevante per la psicofisiologia rispetto ai fattori patofisiologici.
Parole chiave Sensibilità chimica multipla; test neuro comportamentale; test di provocazione; toluene. Ricevuto il 3 febbraio 2003
Rivisto il 14 maggio 2003
Accettato il 4 giugno 2003
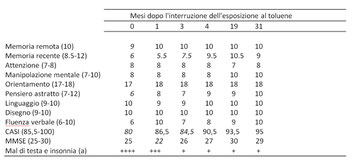
*Tabella 1. Punteggi dei test neurocomportamentali di follow-up (CASI e MMSE) per durata dopo che il paziente ha interrotto l'esposizione
I valori tra parentesi sono dati di riferimento dalla popolazione generale standardizzata [5]. I corsivi sono quelli sotto il range normale.
(a)Sintomi soggettivi segnalati dal paziente. ++++ estremamente grave, +++ grave, ++ moderato.
Introduzione
La sensibilità chimica multipla (MCS), nota anche come intolleranza ambientale idiopatica, malattia del ventesimo secolo, malattia ambientale e malattia ecologica, ha diverse definizioni e potrebbe essere considerata un fenomeno piuttosto che una malattia [1]. Nessun singolo test fisiologico è stato trovato correlato con i vari sintomi. Nel 1999 sono stati proposti criteri di consenso per la MCS [2], suggerendo che (i) fosse una condizione cronica che (ii) ha sintomi che si ripresentano riproducibili in risposta a (iii) bassi livelli di esposizione a (iv) più sostanze chimiche non correlate, (v) che migliora o si risolve quando gli incitanti vengono rimossi e (vi) coinvolge più sistemi di organi. Sebbene la MCS sia stata studiata ampiamente, un meccanismo unificante per spiegare la patogenesi è ancora oscuro. È attualmente in discussione se un'origine psicogena possa spiegare separatamente tutti i sintomi associati. Qui descriviamo un paziente che ha sviluppato la MCS dopo i deficit neurologici centrali documentati dal test di laboratorio causati dall'esposizione cronica al toluene. È stato inoltre eseguito un test di challenge specifico per il toluene per determinare se fattori patofisiologici o psicofisiologici sono più importanti nel causare i sintomi del paziente.
Caso clinico
Un uomo di 38 anni ha lavorato come miscelatore di colla in una fabbrica di scarpe per quasi 12 anni. Mentre lavorava, ha mescolato una grande quantità di solventi organici con la colla e li ha mescolati in una forma diluita e uniforme. Dopo aver mescolato il liquido, doveva versarlo in contenitori più piccoli. Circa 4 anni prima della sua prima visita medica al nostro ospedale, ha sviluppato sintomi come palpitazione, insonnia, vertigini con mal di testa, disturbi della memoria, euforia durante il lavoro e depressione durante il fine settimana. Il paziente visitò la nostra clinica di medicina del lavoro nel febbraio 1998 perché i suoi sintomi cominciarono ad interferire con le sue attività quotidiane. All'esame, è risultato essere un uomo ben nutrito e ben sviluppato, con una pressione sanguigna normale (120/60 mmHg). L'esame neurologico non ha rivelato alcun segno neuro focale, ad eccezione di un lieve aumento dell’oscillazione e un leggero tremore di entrambe le mani. Non c'era storia di trauma, trauma alla testa, allergia, psiconevrosi, diabete o ipertensione. Il paziente aveva fumato circa un pacchetto di sigarette al giorno per 15 anni e consumato alcol occasionalmente. La sua storia familiare e sociale erano irrilevanti. Aveva sempre lavorato con solventi, sebbene ci fossero sistemi di ventilazione sul posto di lavoro e talvolta indossava dispositivi di protezione individuale, ma ha riferito che poteva sempre sentire odore di solventi. I dati di monitoraggio ambientale non erano disponibili.
Alla prima visita medica sono stati eseguiti test neuropsicologici. La versione cinese del Cognitive Ability Screening Instrument (CASI, versione 2.0) [3] mostrava deficit negli aspetti di
pensiero astratto, memoria remota e memoria recente, e aveva un punteggio totale basso. Il risultato del Mini-Mental State Examination (MMSE) [4] era anche al di sotto del range normale della
popolazione generale [5] (vedi Tabella 1). Il Wechsler Adult Intelligence Scale-Revised (WAIS-R) ha rivelato anomalie nella coordinazione visivo-motoria e Digit Span, ma era altrimenti normale
(PIQ = 89, VIQ = 93, FIQ = 90). La Wechsler Memory Scale-Revised (WMS-R) mostrava difetti nella memoria verbale (81), memoria generale (87) e attenzione/concentrazione (85), ma abilità normali
nella memoria visiva (105) e nel richiamo ritardato (93). Il paziente è stato rimosso dal lavoro nel maggio 1998 ed è rimasto a casa senza alcun lavoro formale. Inoltre gli è stato consigliato di
evitare il contatto con qualsiasi solvente organico. Dopo la cessazione dell'esposizione, è migliorato gradualmente, come indicato dai punteggi CASI e MMSE, in oltre 31 mesi di follow-up (vedere
Tabella 1). Anche i sintomi soggettivi sono migliorati rapidamente. Tuttavia, nonostante non ci fosse nessun ulteriore contatto chimico, ogni qualvolta odorava uno scarico automobilistico o della
vernice, o visitava una stazione di servizio, si verificavano palpitazioni, mal di testa e vertigini. Di conseguenza, i sintomi associati sono diventati "condizionati" e refrattari, e a volte il
paziente ha sviluppato sintomi mentre si stava semplicemente preparando per andare ad un distributore di benzina o guardando gli altri verniciare. Secondo le sue presentazioni cliniche, una
relazione temporale tra esposizione e malattia era molto chiara e nessuna altra causa di tale danno neurologico poteva essere identificata. E' stata diagnosticata l'MCS, e abbiamo prescritto
tranquillanti e consigliato di consultare uno psichiatra. Allo stesso tempo, dopo una spiegazione completa e un accordo con consenso informato, il nostro paziente è stato ricoverato in ospedale
per test di provocazione con toluene al 100%. Abbiamo rilevato un aumento della frequenza del polso (da 80 a 100), ma nessun altro risultato anomalo nel suo elettrocardiogramma, pressione
sanguigna o frequenza respiratoria e nessuna differenza tra pre-challenge e post-challenge PaCO2, PaO2, SaO2 o test della funzione polmonare. Nel dicembre 1999, dopo una rimozione medica e un
trattamento sintomatico per 19 mesi, il paziente ha eseguito nuovamente i test neurocomportamentali ed è stata rilevata solo una lieve compromissione dell'attenzione. WAIS-R ha rivelato risultati
migliori e quasi normali (PIQ = 94, VIQ = 96, FIQ = 95). E' tornato a lavorare con il consiglio di evitare l'esposizione a solventi organici e di avere regolari consulti psichiatrici. Nonostante
i risultati dei test neurocomportamentali e il WAIS-R che mostrava un recupero del normale funzionamento, i sintomi associati, come vertigini, mal di testa, ansia e insonnia, continuavano a
infastidirlo, specialmente quando era esposto a un certo numero di sostanze chimiche volatili.
Mentre il paziente ha presentato domanda di risarcimento per malattia professionale, la diagnosi di neuropatia centrale da toluene con MCS è diventata una
questione di contesa tra il paziente e la sua azienda. Le sue condizioni sono state successivamente determinate come associate al lavoro dal Council of Labor Affairs nel giugno 2001. Questo è il
primo caso consolidato di MCS correlata al lavoro a Taiwan. *
Discussione
Molti studi occupazionali hanno descritto la disfunzione del sistema nervoso centrale (SNC) come risultato dell'esposizione al toluene [6]. I decrementi nel funzionamento sono stati visti come precursori di effetti più gravi sul SNC [7]. Nel nostro paziente, l'esposizione cronica al toluene professionale era presente senza evidenza di abuso. Sebbene i sintomi fossero quasi soggettivi e non patognomonici per la diagnosi di neuropatia da toluene, sono state osservate anormali misure oggettive sotto forma di test neuropsicologici (WAIS-R, WMS-R) e neurocomportamentali (CASI, MMSE). Mentre questi risultati non erano specifici per i composti organici e la determinazione dell'agente(i) causale(i) non era possibile, la relazione temporale tra esposizione e malattia era molto chiara e non si potevano identificare altre cause di tale danno neurologico. Riteniamo pertanto che la sua condizione fosse una neuropatia centrale indotta da toluene. Questi casi spesso causano un dilemma diagnostico a causa della mancanza di procedure diagnostiche specifiche e sensibili e del fatto che queste condizioni possono diventare irreversibili prima che la diagnosi possa essere fatta [8].
Nonostante la letteratura sull'esistenza della MCS, non vi è alcuna prova epidemiologica inequivocabile. Alcuni ricercatori ritengono che la MCS sia una malattia psicologica diagnosticata erroneamente e che l'esposizione chimica non dovrebbe essere considerata la causa dei sintomi [9]. Altri sostengono che la MCS esiste, sebbene la prevalenza è sembrata in genere esagerata. Nel 1999, gli investigatori hanno scoperto che il 6% degli adulti in California e il 2% nel Nuovo Messico erano stati diagnosticati con MCS, mentre il 16% in entrambi gli stati ha dichiarato di essere "insolitamente sensibile alle sostanze chimiche di tutti i giorni" [10]. La MCS potrebbe essere formalmente diagnosticata in tutti i casi in cui si incontrano i criteri di consenso e nessun altro disturbo biologico può spiegare i sintomi associati. Nel nostro caso, sono stati soddisfatti sei criteri, anche se a volte i sintomi sono riapparsi "condizionatamente". La sola origine psicogenica non è stata in grado di spiegare l'intero quadro a causa dell'evidenza oggettiva sotto forma di test neurocomportamentali e WAIS-R, che si sono ripresi gradualmente dopo la cessazione dell'esposizione. Le valutazioni neuropsicologiche, in particolare i test neurocomportamentali, hanno il vantaggio di un'elevata sensibilità ma la limitazione della bassa specificità nella neuropatia centrale [11]. Tuttavia, sono ancora i metodi migliori per rilevare gli effetti avversi dei neurotossici sul SNC in quanto vi sono pochi biomarcatori disponibili per determinare con precisione l'esposizione, ad eccezione di alcuni metalli pesanti. Studi epidemiologici hanno riportato decrementi dell'attenzione/concentrazione, nuovo apprendimento e memoria, velocità esecutiva/psicomotoria e destrezza manuale in individui esposti a solventi organici [11,12]. Il nostro paziente ha dimostrato deficit di memoria e deficit nel pensiero astratto, nel coordinamento e nell'attenzione/concentrazione. Mentre questi sintomi potevano essere causati dall'esposizione acuta a solventi organici, si osservavano manifestazioni neurologiche prolungate e sproporzionate, che non potevano essere spiegate come un effetto acuto. Tali condizioni persistentemente refrattarie e riproducibili hanno fortemente suggerito l'esistenza di MCS in questo caso.
Alcuni studi affermano che i pazienti con MCS reagiscono direttamente ai loro stimoli scatenanti a causa di alcune anomalie fisiologiche non identificate indotte da precedente esposizione chimica [13]. Altri suggeriscono che la MCS sia una sindrome psicologica con evidenza psicometrica o psicoanalitica [14]. Un test di provocazione in doppio cieco, controllato con placebo, è stato suggerito per risolvere la controversia. Pearson [15] ha riscontrato che i pazienti con MCS hanno reagito in modo simile alla sostanza chimica in esame e al placebo, dimostrando che le sensibilità erano soggettive e probabilmente psicosomatiche. Staudenmayer et al. [16] hanno anche riferito di 20 pazienti con MCS che hanno reagito in modo simile ai prodotti chimici autoidentificati e ai placebo. Il nostro paziente, durante la provocazione con il toluene, è risultato avere una certa elevazione del tasso di impulsi, ma nessun altro dato oggettivo alterato. Non c'era evidenza di iperventilazione [17], o cambiamenti della funzione polmonare. Si lamentava solo di palpitazioni, vertigini e mal di testa. Pertanto la provocazione comparativa al placebo non sembrava necessaria e abbiamo presunto che le manifestazioni cliniche di questo paziente fossero più rilevanti per i fattori psicofisiologici che patofisiologici.
La gestione dei pazienti con MCS non è facile. Si raccomanda ai medici di eseguire una valutazione compassionevole, specialmente per quelli con condizioni più dolorose, evitando l'uso di test e trattamenti non dimostrati, costosi o potenzialmente dannosi. Stabilire un'efficace relazione medico-paziente è estremamente importante. I medici dovrebbero anche incoraggiare e sostenere gli sforzi del paziente per tornare al lavoro e ad una vita familiare e sociale normale.
Riferimenti
1. Gots RE, Hamosh TD, Flamm WG, Carr CJ. Multiple chemical sensitivity: a symposium on the science, Arlington, Virginia, Nov. 19–20, 1992. Regul Toxicol Pharmacol 1993;18:61–78.
2. Anonymous. Multiple chemical sensitivity: a 1999 consensus.Arch Environ Health 1999;54:147–149.
3. Teng EL, Hasegawa K, Homma A, et al. The cognitive ability screening instrument (CASI): a practical test for cross-cultural epidemiological studies of dementia. Int Psychogeriatr 1994;6:45–58.
4. Folstein M, Folstein S, McHugh P. ‘Mini-Mental State’: a practical method for grading the cognitive impairment of patients for the clinician. J Psychiatry Res 1975;12:189–198.
5. Liu HC, Lin RT, Lai CL, Tai CT. A normative study of Chinese version of the Cognitive Ability Screening Instrument.ActaNeurolTaiwan 1998;7:142 [Abstract].
6. Greenberg MM. The central nervous system and exposure to toluene: a risk characterization. Environ Res 1997;72:1–7.
7. Dick RB.Short duration exposures to organic solvents:the relationship between neurobehavioraltest results andother indicators.NeurotoxicolTeratol 1988;10:39–50.
8. Baker EL, Feldman RG, White RF. Monitoring
neurotoxins in industry:development of a neurobehavioral test battery.J Occup Med 1983;25:125–130.
9. Brodsky CM. Multiple chemical sensitivities and other environmental illnesses: a psychiatrist’s view. Occup Med (Lond) 1987;2:695–704.
10. Kreutzer R, Neutra RR, Lashuay N. The prevalence of people reporting sensitivities to chemicals in a populationbased survey.Am J Epidemiol 1999;150:1–12.
11. Bolla KI. Use of neuropsychological testing in idiopathic environmental intolerance. Occup Med (Lond) 2000;15:617–625.
12. Bolla KI. Neurobehavioral performance in multiple chemical sensitivities.RegulToxicolPharmacol 1995;24:S52–S54.
13. Ross GH. Treatment options in multiple chemical sensitivity.Toxicol Ind Health 1992;8:87–94.
14. Howard LM,Wessel S.The psychology of multiple allergy. Br Med J 1993;307:747–748.
15. Pearson DJ. Psychologic and somatic interrelationships in allergy and pseudoallergy. J Allergy Clin Immunol 1988;81:351–360.
16. Staudenmayer H, Selner JC, Buhr MF. Double-blind provocation chamber challenges in 20 patients presenting with ‘Multiple Chemical Sensitivity’. Regul Toxicol Pharmacol 1993;18:44–53.
17. Leznoff A. Provocative challenges in patients with multiple chemical sensitivity. J Allergy Clin Immunol 1997;99:438–442.